隨著台灣進入高齡社會,退休族的睡眠問題越來越常見。研究顯示,65 歲以上族群約有 30%–48% 出現睡眠困擾。
然而許多長者會認為:
「年紀大了,本來就會睡不好。」
這種觀念往往讓真正的睡眠問題被忽略。
事實上,退休後的生活節奏改變會影響人體的 睡眠調控系統,導致入睡困難、睡眠片段化或白天嗜睡。
若長期存在睡眠障礙,可能增加以下健康風險:
- 免疫力下降
- 焦慮或憂鬱情緒
- 認知功能退化
- 跌倒與意外風險增加
因此,高齡失眠並非單純老化,而是 多重生理與心理因素共同作用的結果。本文將從睡眠科學角度解析退休族失眠的生理機制、常見行為迷思,以及臨床上常用的 失眠認知行為治療(CBT-I) 等非藥物改善方法。

退休後作息改變如何影響生理時鐘?
退休後最明顯的變化,是生活節奏突然失去固定結構。
過去工作提供了穩定的時間節律,例如:
- 固定起床時間
- 工作與社交活動
- 規律的日間活動量
但退休後若缺乏外在節奏,大腦的 生理時鐘同步訊號(zeitgeber) 會減弱。
當生活缺乏以下因素時,睡眠節律容易混亂:
- 日間活動
- 社交互動
- 自然光照
- 規律作息
這會導致睡眠與清醒系統失去穩定節律,進而產生失眠。
睡眠科學:恆定系統與生理時鐘如何影響睡眠?
人體睡眠主要受到兩個系統調控:
- 睡眠恆定系統(Homeostatic Sleep Drive)
- 晝夜節律系統(Circadian Rhythm)
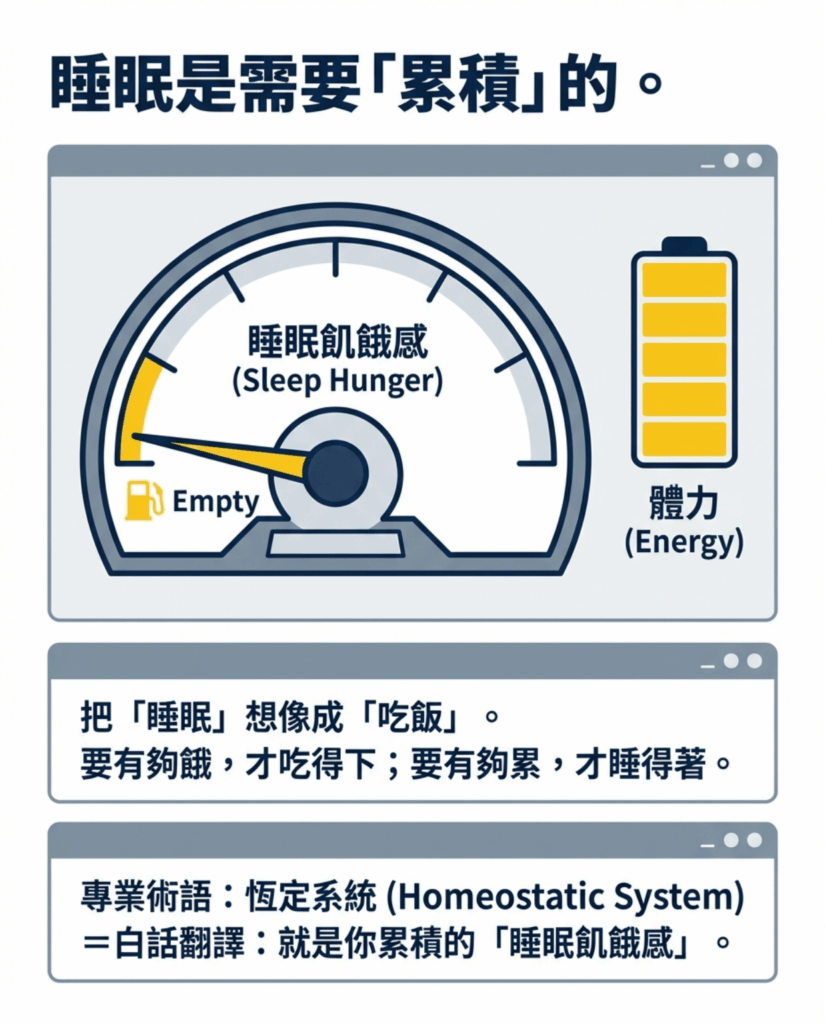
1. 睡眠恆定系統:睡眠壓力的累積
當清醒時間越長,大腦中的 腺苷(adenosine) 會逐漸累積,使人產生睡意。
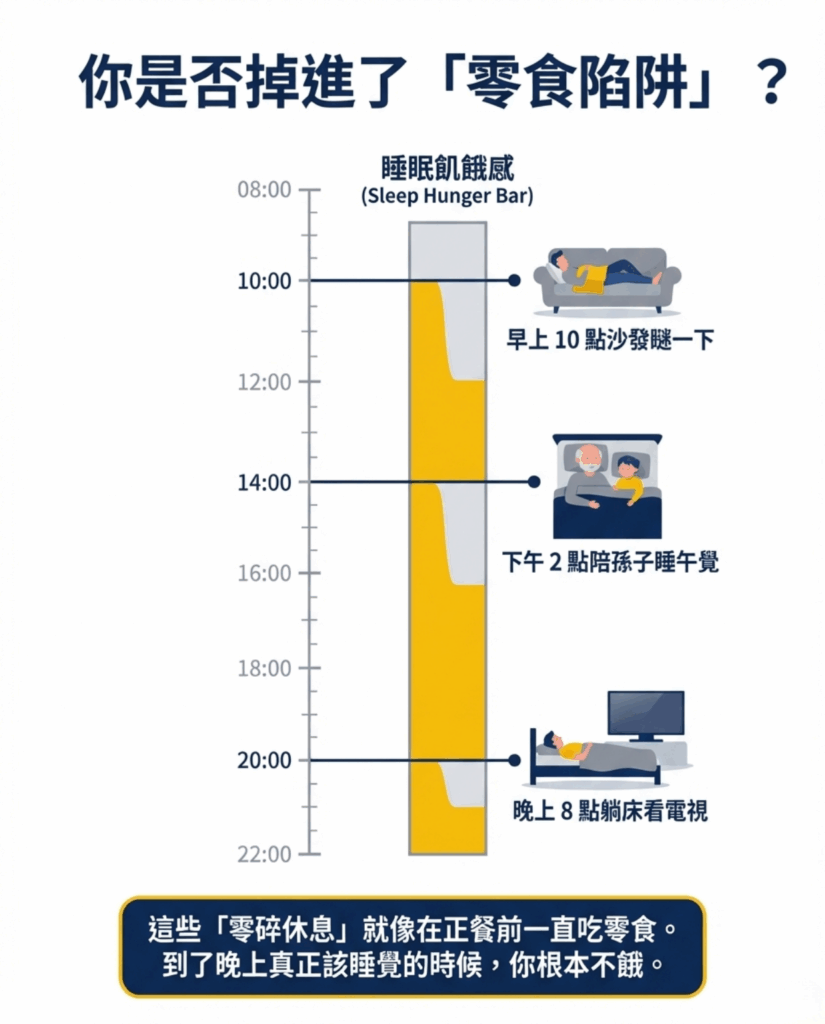
但退休族常見問題包括:
- 日間活動量減少
- 白天頻繁躺床
- 午睡時間過長
這些行為會降低腺苷累積速度,使夜晚的 睡眠驅力不足。
結果就是:
- 晚上不容易入睡
- 睡眠變得淺且斷續
2. 晝夜節律系統:生理時鐘的改變
人體的生理時鐘位於大腦的 視交叉上核(Suprachiasmatic Nucleus, SCN)。
這個區域會調控:
- 體溫節律
- 褪黑激素(melatonin)分泌
- 睡眠與清醒週期
隨著年齡增加,常出現以下變化:
- 褪黑激素分泌減少
- 生理時鐘相位提前
- 對光線刺激敏感度下降
因此高齡者常出現:
- 傍晚很早想睡
- 凌晨過早醒來
若退休後長時間待在室內缺乏光照,這些節律變化會更加明顯。
退休族失眠的常見原因:臨床 3P 模式
睡眠醫學常用 3P 模式(Predisposing、Precipitating、Perpetuating) 來解釋慢性失眠。
前置因素(Predisposing)
包括生理與遺傳因素,例如:
- 神經系統老化
- 慢性疾病
- 睡眠結構改變
常見共病包括:
- 心血管疾病
- 關節疼痛
- 呼吸系統疾病
這些問題會破壞深層睡眠,使長者更容易醒來。
誘發因素(Precipitating)
退休本身就是一個重大生活轉變。
可能帶來:
- 社會角色喪失
- 社交圈縮小
- 生活重心改變
部分長者會因此產生:
- 孤獨感
- 焦慮
- 對健康過度擔憂
這些情緒壓力會活化 邊緣系統(limbic system),增加 皮質醇(cortisol) 分泌,進而干擾睡眠。
維持因素(Perpetuating)
當失眠出現後,許多人會採取補償行為,例如:
- 長時間躺床
- 過度午睡
- 依賴安眠藥
這些行為反而會 讓失眠慢性化。
退休族常見的睡眠迷思
迷思一:白天多休息可以補回睡眠
白天長時間躺床會消耗睡眠壓力,使夜晚更難入睡。
研究顯示,日間過度休息會降低夜間 睡眠效率(sleep efficiency)。
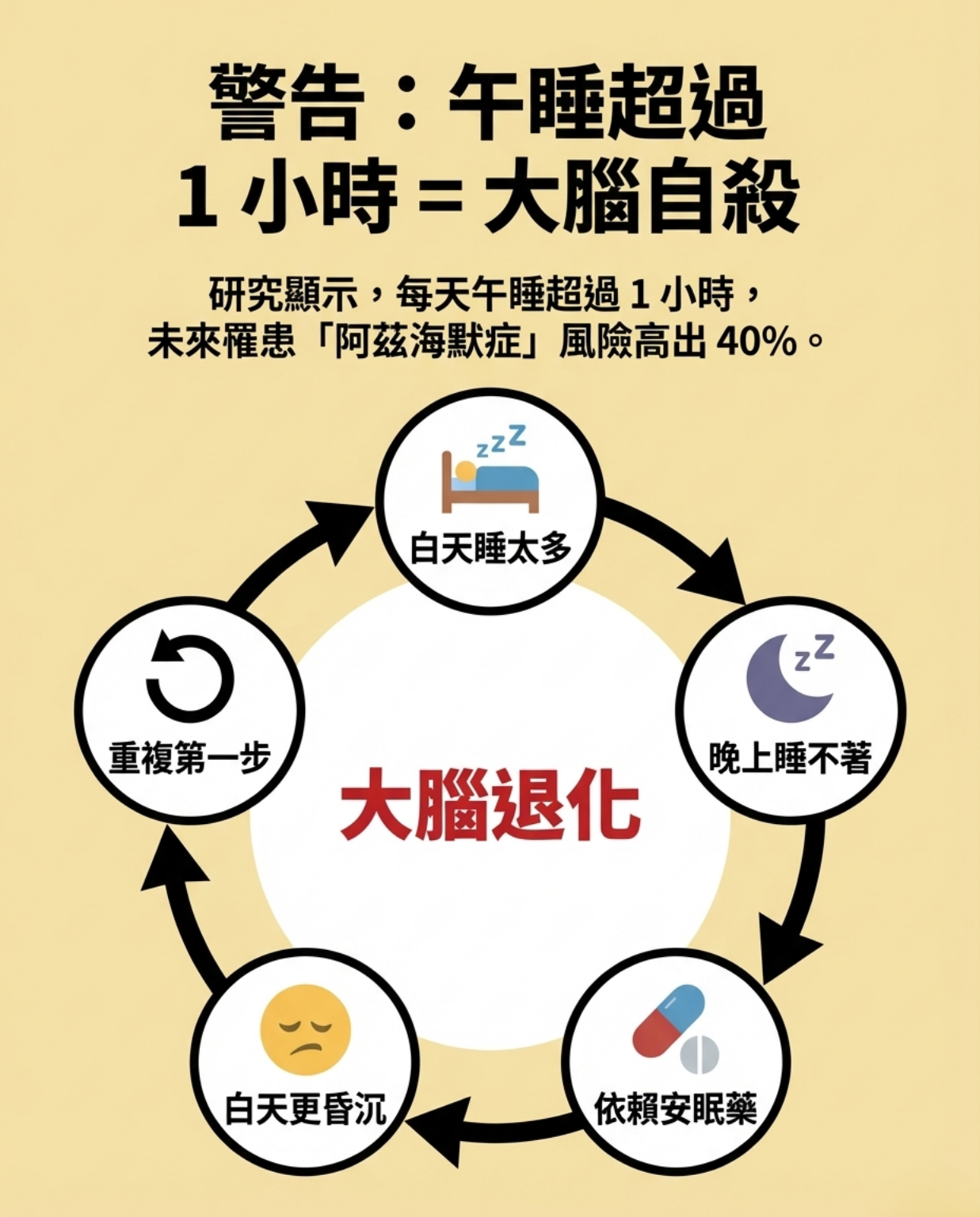
迷思二:打瞌睡是正常老化
雖然老年人較容易疲倦,但過度嗜睡可能是健康警訊。
研究指出,長期過度午睡與 阿茲海默症風險增加 有關。
因此頻繁嗜睡應該進一步評估,而非視為正常老化。
迷思三:安眠藥是唯一解方
安眠藥可以短期改善睡眠,但長期使用可能帶來:
- 耐藥性
- 記憶力下降
- 跌倒風險增加
因此醫學上更推薦 非藥物治療方式。
退休族如何改善睡眠?
增加日間活動
日間活動可以增加腺苷累積,提升晚間睡眠驅力。
建議活動包括:
- 散步
- 園藝
- 志工活動
- 社交互動
增加自然光照
光線是調整生理時鐘的重要訊號。
建議:
- 每天上午或下午早些時候外出
- 接觸自然光 30–60 分鐘
這能強化 晝夜節律穩定性。
建立規律作息
每天固定時間起床,即使前一晚睡不好也不應補眠。規律作息有助於穩定 生理時鐘節律。
認知行為治療(CBT-I):慢性失眠的第一線治療
失眠認知行為治療(Cognitive Behavioral Therapy for Insomnia, CBT-I) 是目前國際指南推薦的第一線療法。
CBT-I 包含:
- 睡眠衛教
- 刺激控制法
- 睡眠限制法
- 認知重建
這些方法能幫助患者重新建立健康的睡眠習慣。
研究顯示,CBT-I 的長期效果 通常優於安眠藥物,且沒有藥物副作用。
什麼情況需要尋求專業評估?
若出現以下情況,建議諮詢睡眠醫學專業:
- 長期入睡困難
- 半夜頻繁醒來
- 白天過度嗜睡
- 睡眠問題影響生活品質
醫師可能建議進行 多頻道睡眠檢查(Polysomnography, PSG) 或居家睡眠監測,以排除睡眠呼吸中止症等疾病。
立即查詢:睡眠檢測 全網最完整指南:掌握睡眠檢測優缺點,找回你的優質睡
常見問題 FAQ
1. 退休後睡眠變少是正常嗎?
隨著年齡增加,深層睡眠比例確實會下降,但若長期入睡困難或睡眠品質差,仍應評估是否存在睡眠障礙。
2. 退休族午睡多久比較適合?
建議午睡 不超過 20–30 分鐘,且避免在下午三點後午睡,以免影響晚間睡眠。
3. 長期吃安眠藥會有副作用嗎?
長期使用可能增加跌倒、記憶力下降與藥物依賴風險,因此應在醫師指導下使用。
4. CBT-I 真的可以不靠藥物改善失眠嗎?
CBT-I 的目標是透過行為與認知調整改善睡眠機制,許多患者在治療後可以減少或停止使用安眠藥。
