COMISA 是 失眠(Insomnia) 與 阻塞性睡眠呼吸中止症(OSA) 同時存在的一種臨床狀態。
失眠通常表現為:
- 入睡困難
- 夜間頻繁醒來
- 清晨過早醒來
而睡眠呼吸中止症則是因為睡眠時 上呼吸道塌陷,導致呼吸暫停或氣流減少,常見症狀包括:
- 大聲打鼾
- 夜間呼吸暫停
- 睡眠中嗆醒
- 白天嗜睡
當這兩種疾病同時存在時,患者常會出現一種矛盾的狀態:
明明在床上躺很久,卻仍然感到極度疲倦。
這種情況往往不是單純失眠,而是 COMISA 所造成的睡眠品質破壞。本文將從睡眠醫學角度解析 COMISA 的生理機制、健康影響與整合治療策略。
COMISA 有多常見?臨床盛行率
研究顯示,COMISA 在睡眠門診中並不少見:
- 約 30%–50% 的 OSA 患者同時有慢性失眠
- 在失眠患者中,29%–67% 可檢測出 OSA
此外,研究也指出:
- 有 OSA 的人出現失眠的風險增加約 2 倍
- 有失眠病史的人出現 OSA 的風險也明顯提高
這意味著許多被診斷為「失眠」的患者,實際上可能同時存在呼吸問題。
如果只處理其中一種疾病,往往無法真正改善睡眠品質。

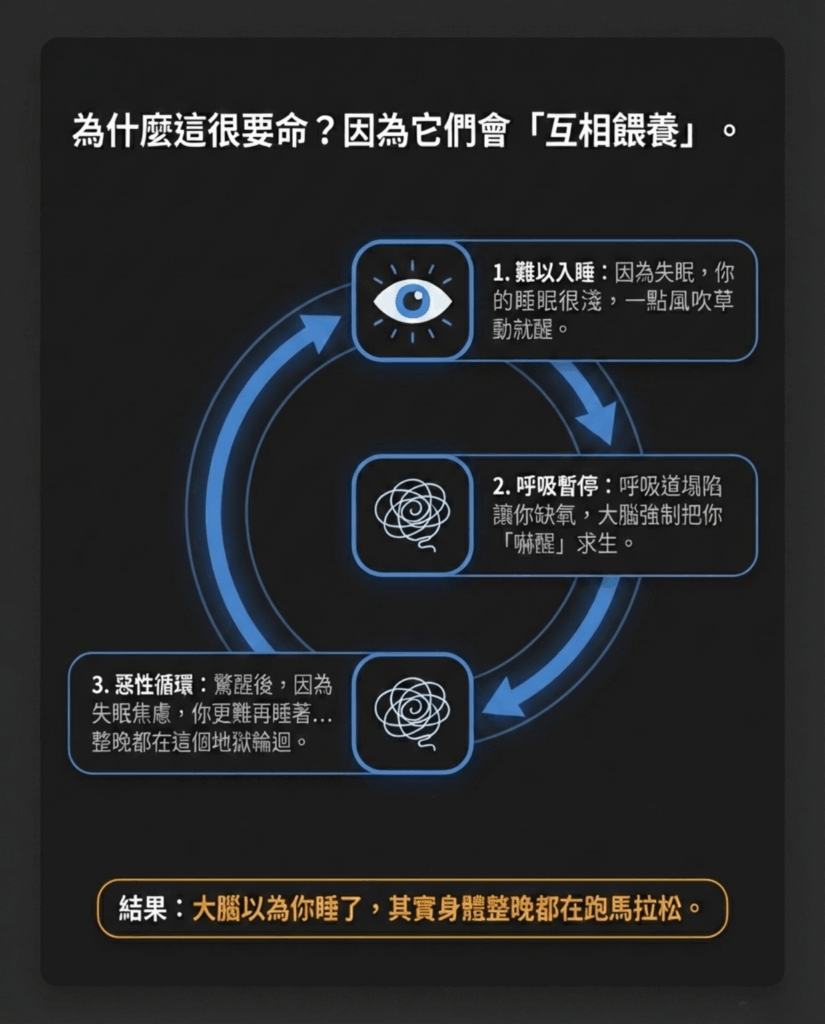
為什麼失眠與呼吸中止會同時出現?
COMISA 並不是兩種疾病的偶然重疊,而是多個生理機制互相影響的結果。
在睡眠醫學中,常以 3P 模型(Predisposing, Precipitating, Perpetuating) 解釋慢性失眠的形成。
前置因素(Predisposing)
一些先天或長期存在的因素會增加發生 COMISA 的風險,例如:
- 上呼吸道結構較狹窄
- 肥胖
- 焦慮或高壓人格
- 家族睡眠障礙史
這些因素讓個體更容易同時出現失眠與呼吸中止。
誘發因素(Precipitating)
睡眠呼吸中止會導致夜間 反覆缺氧與微覺醒(micro-arousal)。
當血氧下降時,大腦會短暫醒來以恢復呼吸。
這些頻繁的覺醒會破壞深度睡眠。
對於敏感或焦慮體質的人來說,這些夜間驚醒可能逐漸演變為:
- 對睡眠的焦慮
- 過度注意睡眠狀態
- 入睡困難
持續因素(Perpetuating)
隨著時間推移,患者可能形成新的睡眠習慣,例如:
- 提早上床補眠
- 白天長時間午睡
- 對「睡不好」產生焦慮
這些行為會進一步強化慢性失眠,使失眠即使在呼吸問題改善後仍然存在。
COMISA 對健康的影響
COMISA 對健康的影響通常比單一睡眠疾病更嚴重。
睡眠品質與日間功能下降
COMISA 患者常出現:
- 持續疲倦
- 注意力下降
- 記憶力減退
- 工作效率降低
即使睡眠時間看似充足,因為睡眠結構被破壞,大腦仍無法完成必要的修復。
心血管與代謝風險
研究指出,COMISA 患者的健康風險顯著增加,例如:
- 高血壓
- 心血管疾病
- 第二型糖尿病
- 代謝症候群
部分研究甚至發現,COMISA 患者的 心血管疾病風險可增加約 70%。
這與夜間反覆缺氧、交感神經過度活化與慢性發炎反應有關。
COMISA 如何診斷?
診斷 COMISA 通常需要同時評估 主觀症狀 與 客觀睡眠數據。
失眠量表評估
臨床上常使用量表,例如:
- Athens Insomnia Scale(AIS)
- Epworth Sleepiness Scale (ESS)
- Insomnia Severity Index(ISI)
若患者每週至少三次出現睡眠困難,並持續超過三個月,即可能符合慢性失眠診斷。
睡眠呼吸中止檢測
客觀檢測通常包括:
多項睡眠生理檢查(Polysomnography, PSG)
PSG 可以測量:
- 腦波
- 呼吸氣流
- 血氧濃度
- 心率
睡眠分期(Sleep Stages)
- N1(淺睡期)
- N2(穩定睡眠期)
- N3(深層睡眠 / 慢波睡眠)
- REM(快速動眼期)
在慢性失眠患者中,常見的睡眠結構變化包括:
- 入睡潛伏期延長(Sleep Latency)
- 睡眠效率下降(Sleep Efficiency)
- 淺睡期比例增加
- 深睡期(N3)減少
- 夜間覺醒次數增加(WASO, Wake After Sleep Onset)
這些客觀數據可以幫助醫師了解患者是否存在 睡眠片段化或睡眠品質下降。
呼吸中止指數(AHI)
AHI 表示每小時呼吸暫停或低通氣次數:
- 5–15 次:輕度 OSA
- 15–30 次:中度 OSA
- 30 次:重度 OSA
此外,血氧去飽和指數(ODI) 也可用來評估夜間缺氧的嚴重程度。
立即查詢:睡眠檢測 全網最完整指南:掌握睡眠檢測優缺點,找回你的優質睡
COMISA 的整合治療策略
由於 COMISA 涉及兩種疾病,目前醫學界普遍建議採取 整合治療(combined therapy)。
失眠認知行為治療(CBT-I)
CBT-I(Cognitive Behavioral Therapy for Insomnia) 是慢性失眠的一線治療方式。
治療內容包括:
- 睡眠限制
- 刺激控制
- 認知重塑
- 放鬆訓練
研究發現,在使用 CPAP 前先進行 CBT-I,
患者每晚使用呼吸器的時間可增加約 1 小時。
這顯示 CBT-I 能改善患者對治療的接受度。
正壓呼吸器(CPAP)
CPAP(Continuous Positive Airway Pressure) 是治療 OSA 的標準方法。
它透過持續氣流保持呼吸道開放,減少:
- 呼吸暫停
- 血氧下降
- 夜間覺醒
對於 COMISA 患者而言,CPAP 通常需要與 CBT-I 搭配使用。
生活型態調整
一些生活習慣也有助於改善症狀,例如:
- 體重管理
- 規律運動
- 避免睡前飲酒
- 維持固定作息
對部分輕度 OSA 患者而言,口腔裝置或口腔肌肉訓練也可能有幫助。

何時應該尋求專業睡眠評估?
若出現以下情況,建議考慮進行睡眠檢測:
- 長期失眠且伴隨打鼾
- 夜間常被嗆醒或呼吸不順
- 睡眠時間充足仍感疲倦
- 白天注意力明顯下降
透過睡眠監測可以了解 AHI、ODI 與睡眠結構,
進而制定更精準的治療策略。
總結
COMISA(失眠與睡眠呼吸中止共病)是一種常被忽略但影響深遠的睡眠障礙。
失眠造成的大腦過度警覺與呼吸中止引起的夜間缺氧,會形成惡性循環,使患者長期處於疲憊狀態。
目前最有效的策略通常是 整合治療,結合:
- 失眠認知行為治療(CBT-I)
- 正壓呼吸器(CPAP)
- 生活型態調整
透過專業睡眠評估與適當治療,多數 COMISA 患者都能顯著改善睡眠品質與日間功能。
常見問題 FAQ
1. COMISA 是什麼?
COMISA 指的是 失眠(Insomnia)與睡眠呼吸中止症(OSA)同時存在的情況。兩種疾病會互相影響,使患者出現睡眠片段化、日間疲勞與健康風險增加。
2. 為什麼睡很久還是很累?
如果睡眠過程中出現呼吸中止或頻繁微覺醒,即使睡眠時間足夠,大腦仍無法進入深層修復睡眠,因此醒來後仍會感到疲倦。
3. 只治療打呼可以改善失眠嗎?
不一定。許多 COMISA 患者在治療呼吸中止後仍然存在慢性失眠。因此臨床上通常需要同時處理 呼吸問題與失眠行為模式。
參考文獻
COMORBID INSOMNIA AND SLEEP APNEA
Cognitive-behavioral therapy for insomnia: A review of 8 studies
